Sinonime: patologia degenerativ-distructivă a sistemului musculo-scheletic, patologia sistemului musculo-scheletic.
Cod ICD-10: M42.
Osteocondroza este o leziune degenerativ-distructivă a coloanei vertebrale care afectează discurile intervertebrale, aparatul ligamentar și articular, precum și corpurile vertebrale. Patologia provoacă instabilitatea și curbura vertebrelor cu dezvoltarea sindromului de durere acută. Tratamentul presupune eliminarea sindromului inflamator prin administrarea de AINS și condroprotectori pentru a încetini procesele de distrugere osoasă.
Osteocondroza apare din cauza distrugerii structurilor osoase și de colagen. În plus, patologia este însoțită de tulburări ale metabolismului mineral, ceea ce face ca țesutul osos să piardă din forță. Acest lucru duce la deplasarea discurilor intervertebrale, la perturbarea integrității articulațiilor și a vertebrelor. Boala este predispusă la progresie. În absența terapiei, osteocondroza progresează, ceea ce contribuie la o circulație deficitară și la apariția durerilor de cap. În unele cazuri, leziunea poate duce la o hernie.
Cât de frecventă este osteocondroza?
Boala este destul de comună. Potrivit OMS, această patologie afectează între 45 și 85% din populația lumii. În cea mai mare parte, osteocondroza se dezvoltă în rândul persoanelor cu vârsta cuprinsă între 30-35 de ani. În unele cazuri, boala se dezvoltă la persoanele de vârstă mai mică. Femeile și bărbații se îmbolnăvesc la fel de des.
Tipuri și stadii de osteocondroză
Clasificarea osteocondrozei în funcție de nivelul de afectare a coloanei vertebrale:
- polisegmentală (răspândită);
- sacral;
- lombar;
- piept;
- cervicale.
Clasificare în funcție de modificările radiografice:
- Stadiul 0 – fără modificări ale discului intervertebral.
- Etapa 1 – traumatisme predominant interne ale discului cu modificări minore.
- Etapa 2 – deteriorarea semnificativă a părții interioare a discului, menținând în același timp suprafața exterioară.
- Etapa 3 – deteriorarea întregului disc: fisurile se răspândesc pe suprafața exterioară a discului, ceea ce poate duce la extrudarea acestuia în spațiul intervertebral.
Clasificare în funcție de manifestările funcționale și clinice:
- Etapa 1 – activitatea funcțională a segmentului afectat este păstrată, se observă o ușoară durere la locul leziunii.
- Etapa 2 – ca urmare a subluxațiilor corpurilor vertebrale, a terminațiilor nervoase ciupite și a proeminenței discului, funcționarea coloanei vertebrale începe să fie perturbată. Durerea la locul leziunii crește.
- Etapa 3 – ca urmare a deformării coloanei vertebrale apar hernia de disc intervertebrale. Durerea devine mai intensă.
- Etapa 4 – pacientul își pierde practic capacitatea de mișcare. Mobilitatea segmentului spinal este practic absentă și se detectează o tensiune musculară semnificativă. Se notează dizabilitate.
Stadiile clinice ale osteocondrozei
Pe măsură ce procesul patologic se dezvoltă, acesta aduce o serie de modificări caracterizate de anumite simptome.
- Stadiul preclinic al osteocondrozei (gradul I). Se notează modificări minore. Durerea apare și devine mai accentuată la aplecare și întoarcere și simți oboseală rapidă și tensiune în mușchii spatelui. Pentru corectare, sunt suficiente un curs de condroprotectori și un sistem regulat de terapie cu exerciții fizice.
- Stadiul clinic al osteocondrozei (gradul 2). Se detectează instabilitatea între vertebre. Durerea devine intensă, iradiind către brațe, umeri sau membre inferioare, intensificându-se la întoarcere și aplecare. Acest lucru se datorează scăderii înălțimii discurilor intervertebrale. Pacienții raportează oboseală, confuzie, dureri de cap și scăderea performanței. Tratamentul include agenți farmacologici, unguente, corecție fizioterapeutică și sistem de terapie prin exerciții fizice.
- Formarea proeminenței herniare (gradul III). Durerea devine mai intensă și se manifestă nu numai la locul leziunii, ci și în locurile de posibilă iradiere. Mușchii încep să-și piardă forța dinamică, membrele devin amorțite. Sunt detectate hernii de disc intervertebrale. Mobilitatea coloanei vertebrale scade. Pacienții sunt îngrijorați de slăbiciune și amețeli. Este necesar să se rezolve problema intervenției chirurgicale.
- Distrugerea discurilor intervertebrale (gradul 4). Discurile încep să fie înlocuite cu țesut conjunctiv. Leziunea poate implica mai multe segmente vertebrale. Cu toate acestea, gradul de distrugere în ele poate varia. Există necoordonare a mișcărilor, dureri de cap crescute și amețeli și apariția tinitusului.
Cauze
Principalele cauze ale dezvoltării osteocondrozei.
- Greutate corporală în exces.
- Tulburări de nutriție: lipsa alimentelor care conțin calciu și vitamina D.
- Poziție proastă și patologie concomitentă a sistemului musculo-scheletic (picioare plate, reumatism, scolioză, lordoză și cifoză).
- Inactivitatea fizica: munca sedentara, lipsa activitatii fizice.
- Leziuni traumatice ale coloanei vertebrale.
- Activitate fizică excesivă care rănește țesuturile corpului.
- Predispoziție genetică la dezvoltarea bolii.
- Formarea necorespunzătoare a țesuturilor sistemului musculo-scheletic.
Există un număr semnificativ de factori de risc pentru formarea osteocondrozei, care, dacă există o predispoziție, pot declanșa apariția bolii.
Principalele sunt următoarele:
- Hipotermie prelungită și frecventă.
- Degenerarea tisulară legată de vârstă.
- Boli ale arcului piciorului, ceea ce duce la suprasolicitarea coloanei vertebrale.
- Tulburări metabolice (pierderi de condroitină și glucozamină legate de vârstă).
- Supraîncărcarea cronică a coloanei vertebrale din cauza purtării prelungite a pantofilor incomozi și strâmți.
- Factori de risc ocupațional (munca în poziție forțată, smucituri corporale și întoarceri frecvente, ridicare grele).
- Caracteristicile microclimatului: o combinație de umiditate ridicată și temperatură scăzută.
- Încetarea bruscă a activităților sportive și reducerea activității fizice.
- Stres frecvent, tensiune nervoasă, care determină activitate spasmodică a mușchilor care deformează segmentul spinal.
Dezvoltarea patologiei
Factorii de mai sus provoacă un stres excesiv asupra vertebrelor. Acest lucru duce la spasm muscular. Apar tulburări în circulația sistemică, eficiența proceselor metabolice este perturbată - se formează modificări degenerative.
Discurile intervertebrale devin deformate și subțiri și încep să iasă dincolo de coloana vertebrală.
Există patru etape principale în dezvoltarea osteocondrozei.
- Prima etapă. Cantitatea de umiditate conținută în miezul discului intervertebral scade. Se aplatizează, rezultând spații mai mici între vertebre. Cartilajul începe să se acopere cu fisuri minore. De regulă, în prima etapă a formării bolii, pacientul nu are durere.
- Etapa a doua. Pe măsură ce spațiul intervertebral se contractă, aparatul ligamentar și muscular începe să crească. Acest lucru contribuie la mobilitatea excesivă a segmentului spinal și la deplasarea acestuia.
- Etapa a treia. Ca urmare a progresiei proceselor de degenerare, apar protruzia (extrudarea) discului și subluxația corpurilor vertebrale.
- Etapa a patra. În spațiul intervertebral încep să se formeze osteofite (colonii oaselor). Ele stabilizează parțial segmentul spinal mobil patologic și previn luxațiile. În timp, numărul lor crește semnificativ. Acest lucru duce la o pierdere aproape completă a mobilității coloanei vertebrale. În același timp, nervii și vasele situate în apropierea vertebrelor încep să fie rănite.
Simptomele osteocondrozei în diferite părți
Simptomele osteocondrozei au o relație strictă cu zona de afectare a segmentului spinal și severitatea leziunii.
Leziuni ale coloanei vertebrale cervicale
Pe lângă durerea în gât, pacienții raportează adesea următoarele simptome nespecifice:
- Scăderea acuității vizuale.
- Zgomot și zgomot în urechi.
- Ameţeală.
- Apariția unor pete colorate în fața ochilor și pâlpâirea „muștelor”.
- Creșterea tensiunii arteriale.
- Scăderea acuității auzului.
- Apneea nocturnă în somn (sforăit).
- Parestezii (sensibilitate afectată) la membrele superioare, gât și pielea feței.
- Schimbarea puterii vocii.
- Atacurile de leșin.
- Dureri de cap în regiunile parietale, temporale și occipitale. Se intensifică în timpul mișcării.
Leziuni ale coloanei vertebrale toracice
- Durere severă între omoplați.
- Durere atunci când respirați adânc și ascuțit.
- Parestezie (amorțeală) a pielii din spate, abdomen și piept.
- Dificultate la ridicarea membrelor superioare.
- Durere în zona inimii pentru o lungă perioadă de timp. Natura este ascuțită, înjunghiătoare, acută, având un punct specific de durere spre care pacientul îl poate indica.
- Dificultate de aplecare.
Osteocondroza coloanei vertebrale lombare și sacrale
- Lumbodynie – durere la nivelul coloanei vertebrale lombare și sacrale, care iradiază către extremitățile inferioare. Se poate intensifica cu mișcări în segmentul afectat.
- Hiperhidroză (creșterea transpirației).
- Senzație de frig la extremitățile inferioare la o temperatură confortabilă a corpului.
- Tensiune constantă în corsetul mușchilor lombari.
- Senzații de furnicături și târâș la nivelul extremităților inferioare.
- Modificări ale potenței la bărbați.
- Neregularitatea ciclului menstrual la femei.
Cu un curs lung de osteocondroză, segmentele afectate, de regulă, cresc împreună. În acest caz, principalele simptome sunt dificultățile de mobilitate, iar durerea este redusă semnificativ.
Caracteristici la femei și bărbați
Nu există diferențe semnificative în cursul osteocondrozei la bărbați și femei. Doar simptomele autonome suplimentare diferă pe fondul leziunilor lombare. La bărbați, procesul poate fi însoțit de disfuncție sexuală, la femei – de cicluri menstruale neregulate. În momentul menopauzei, femeile pot prezenta simptome mai severe de osteocondroză cervicală. Acest lucru se datorează consecințelor disfuncției hormonale, care provoacă o vasoconstricție suplimentară.
Cu ce poate fi confundată osteocondroza?
- Spondilita anchilozantă din spondilita anchilozantă. Se caracterizează prin afectarea treptată ascendentă a coloanei vertebrale cu fuziunea segmentelor coloanei vertebrale. Conduce la lipsa de mobilitate.
- Reumatism. De regulă, este însoțită de deteriorarea valvelor cardiace și a articulațiilor mari.
- Artrita reumatoidă. Pe lângă leziunile articulațiilor mici ale mâinilor și picioarelor, pot fi detectate leziuni ale rinichilor.
- Urolitiază, anexită. Durerea poate radia spre coloana lombară. Pentru a clarifica diagnosticul, este necesară o scanare cu ultrasunete.
- Boala coronariană. Monitorizarea Holter este necesară pentru a exclude atacurile de angină pectorală, care amintesc de durerea datorată osteocondrozei toracice.
Sondajele
- Interviu clinic și examinare de către un medic. Vă permite să stabiliți simptomele, să excludeți patologiile concomitente și să selectați examinările de diagnostic necesare.
- Radiografia coloanei vertebrale. Vă permite să determinați natura modificărilor în corpurile vertebrale, să evaluați gradul de îngustare a spațiului articular, prezența și dimensiunea osteofitelor.
- RMN (imagini prin rezonanță magnetică) vizualizează structurile osoase și proeminențele herniate ale discurilor intervertebrale.
- CT (tomografia computerizată) are o rezoluție mai puțin informativă decât RMN. Este dificil de determinat prezența și dimensiunea unei proeminențe herniare.
- Scanare cu ultrasunete duplex. Metoda este utilizată atunci când este necesară identificarea leziunilor vasculare aterosclerotice. Se evaluează viteza fluxului sanguin și prezența îngustării patului unghiular.
- Mielografia este o metodă de examinare cu raze X care utilizează un agent de contrast. Vă permite să determinați prezența unei hernii.
Metodele de cercetare pentru osteocondroză sunt predominant instrumentale, deoarece diagnosticul de laborator nu evidențiază modificări semnificative. Pentru a efectua un diagnostic diferențial cu o serie de patologii reumatologice (reumatism, spondilită anchilozantă, artrită reumatoidă, osteoporoză), se recomandă efectuarea unui număr de examinări: CBC, VSH, CRP, uree, factor reumatoid, ASL-O, concentrație de fibrinogen în sânge.
Metode de tratament
Terapie medicamentoasă
Include analgezice și medicamente antiinflamatoare sub formă de injecții și tablete. Unguentele și cremele se aplică local. Numărul lor este selectat în funcție de severitatea sindromului durerii.
Condroprotectorii sunt utilizați pentru a trata osteocondroza. Sunt preferate preparatele combinate cu o combinație de condroitină și glucozamină. Condroitina reface suprafața articulară, favorizând regenerarea țesutului osos, în timp ce glucozamina favorizează regenerarea aparatului ligamentar. Aceste medicamente necesită un curs de cel puțin 3 luni, de 2 ori pe an.
Fizioterapie
Sunt utilizate tehnici de corecție cu laser, electroforeză și fonoforeză, terapie magnetică și curenți de joasă frecvență. Acest lucru vă permite să reduceți durerea în segmentul afectat și să prelungiți posibilitatea activității funcționale a coloanei vertebrale.
Exercițiu terapeutic
Un sistem de antrenament bine ales vă permite să întăriți aparatul ligamentar și muscular. Acest lucru previne formarea proeminențelor herniare și dezvoltarea subluxațiilor. De asemenea, normalizează metabolismul în discurile intervertebrale și îmbunătățește circulația sanguină locală.
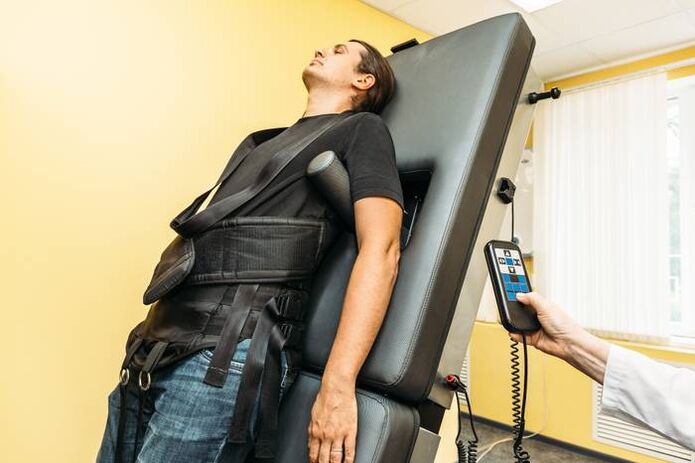
Extensia coloanei vertebrale (tracțiune)
Tracțiunea scheletică folosind echipamente moderne este utilizată în afara perioadei de exacerbări. Acest lucru ajută la menținerea elasticității aparatului ligamentar și a distanței dintre vertebre. Această măsură vă permite să mențineți elasticitatea cadrului muscular al spatelui.
Masaj
Elimină activitatea spasmodică a mușchilor spinali. Acest lucru duce la o reducere a simptomelor durerii, normalizează alimentarea cu sânge și duce la întărirea sistemului musculo-scheletic (ligamente și mușchi).
Reflexologie
Vă permite să reduceți simptomele durerii focale prin influențarea anumitor zone reflexe.
Pentru a obține un efect clinic, este necesară utilizarea regulată a acestor metode în combinație.
Tratamentul chirurgical al osteocondrozei
Folosit în caz de ineficacitate a terapiei conservatoare.
Terapia microchirurgicală este de preferat în prezența herniei intervertebrale.
Îndepărtarea discului afectat și înlocuirea cu un implant. Acest lucru vă permite să restabiliți distanța intervertebrală și să eliminați simptomele osteocondrozei.
Complicații și prognostic
- Atacurile de migrenă.
- Îngustarea (stenoza) canalului spinal.
- Distonia vegetativ-vasculară este o creștere a activității sistemului nervos simpatic, care duce la creșterea tensiunii arteriale.
- Radiculita este o inflamație a terminațiilor nervoase.
- Sciatică – durere la nivelul extremităților inferioare și fese asociată cu afectarea nervului sciatic.
- Lumbago este un sindrom de durere severă în regiunea lombară.
- Hernia Schmorl este o deplasare a discului intervertebral în cavitatea vertebrei în sine.
Cu o abordare integrată: o combinație de metode farmaceutice, corecție fizioterapeutică și metode de terapie fizică pot reduce semnificativ progresia bolii.
Prevenirea
- Menținerea unei poziții corecte.
- Evitarea inactivitatii fizice.
- Prevenirea leziunilor coloanei vertebrale și ridicarea greutăților.
- Achiziționare lenjerie de pat ortopedică.
- Dacă poziția este inconfortabilă în timpul lucrului, se recomandă purtarea unui corset special.
- Efectuați kinetoterapie care vizează menținerea activității mușchilor spatelui.
- Evitarea hipotermiei.
























